日和見疾患の診断・治療
HOME > 日和見疾患の診断・治療 > 赤痢アメーバ症
赤痢アメーバ症
Last updated: 2022-09-29
注意点
・男性同性間性的接触の他、oral-anal sex がリスクとなり得るため、MSM の他、性風俗の勤務・利用歴が感染リスクとなる。
・2021年7月に、糞便の迅速抗原検査キット (E.HISTOLYTICA QUIK CHEK) が保険収載となった。
・アメーバ性虫垂炎や大腸穿孔を伴う赤痢アメーバ症 (fulminant amebiasis) を疑った場合、切除腸管の病理検査で PAS 染色を行う (HE染色でアメーバは同定されない)。
病原体
ヒトに対して病原性をもつアメーバで最も一般的なのは、Entamoeba histolyticaである。嚢子に汚染された食物・水を経口摂取して感染するため、元来、開発途上国から帰国した者に多く、輸入感染症として知られていた。しかし、近年、性風俗で働く女性や男性同性間で日本国内発症による流行がみられ、性感染として症例数が激増している。すなわち、HIVと同じく、男性同性間での感染拡大が顕著であるため、CD4数に関わらず、HIV診療において、赤痢アメーバ症は重要な鑑別疾患となる。
臨床像
アメーバ嚢子(図1)は、経口的に感染した後、小腸で栄養体(図2)に変化し、大腸粘膜組織へ到達・組織内へ侵入する。赤痢アメーバ症は、感染者のうち90%は不顕性感染に終わり、残りの10%のみが臨床症状を呈する。
肛門側大腸(直腸やS状結腸)に病巣を持つ場合、発熱・下痢・下血(イチゴゼリー状粘血便)などの赤痢症状を呈するものの、口側大腸(回盲部や上行結腸など)に病巣を持つ場合には、初期の臨床症状に乏しく内視鏡検査で偶然に発見されることがある。また、腸管病変が進行すると腸穿孔を来し虫垂炎と間違われるような症状を呈する場合がある。早期診断例では、メトロニダゾールが著効するが、診断の遅れは重症化を招き、大腸穿孔による腹膜炎を伴った場合は、致死的となる (fulminant amebiasis)。血行性に播種すると腸管外アメーバ症(多くは肝膿瘍)として発症することもある。この場合には、消化器症状がなく、発熱のみの臨床症状を呈する場合や、胸膜炎を合併した場合には発熱と咳を主訴に来院する場合もあり、診断が遅れることもある。
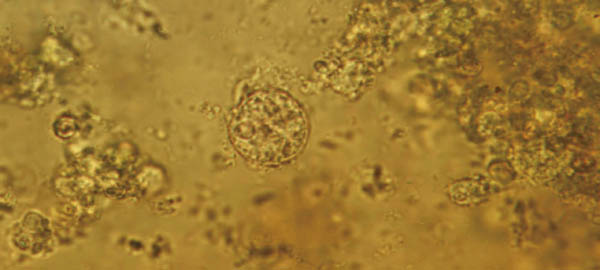
図1. アメーバ嚢子(ヨード染色)
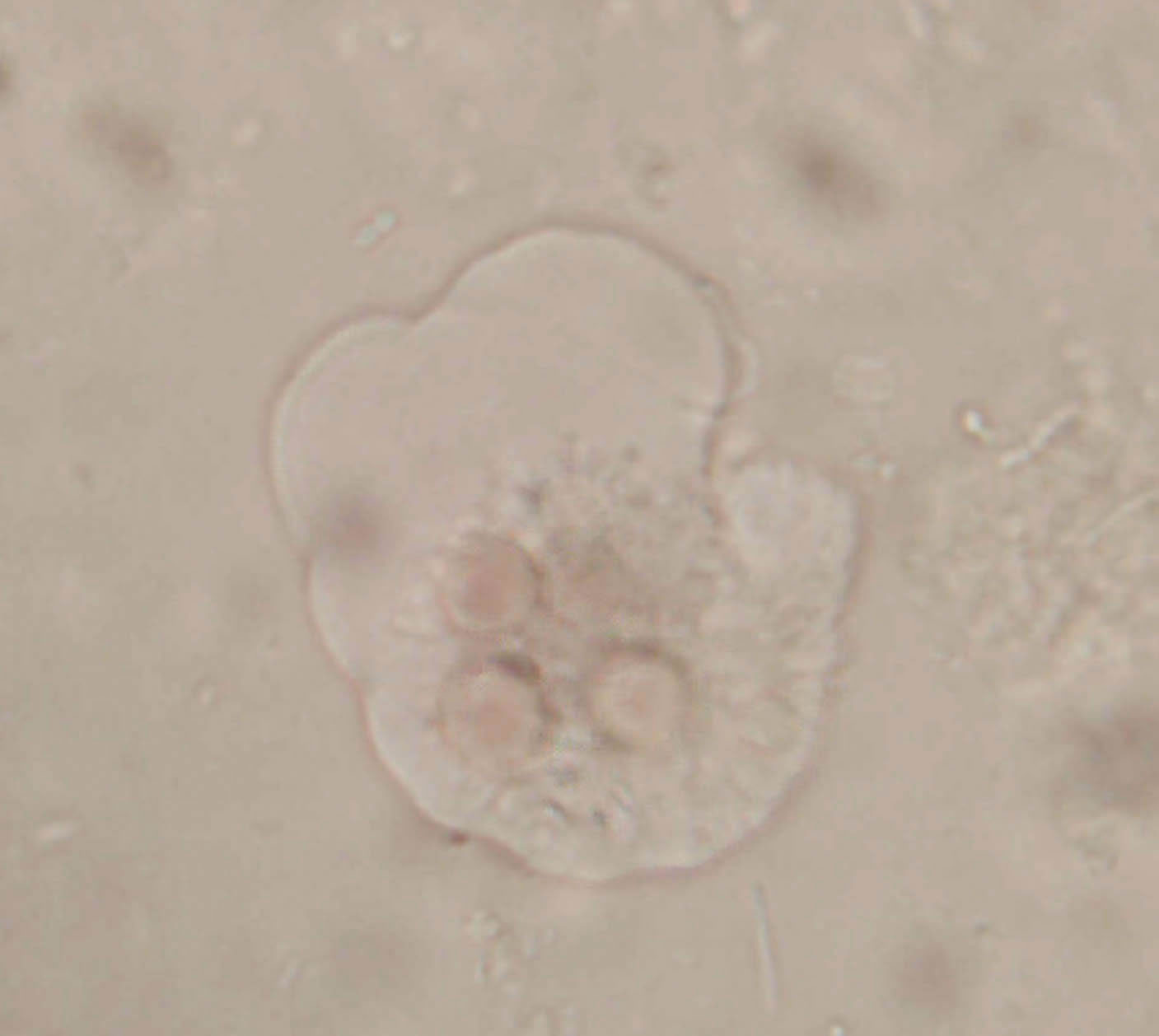
図2. 栄養体(直接検鏡)
診断
途上国への渡航歴のほか、男性同性間の性的接触 (MSM) や oral-anal contactを含むリスクの高い性的接触既往があり、持続する発熱、2週間以上持続する下痢・下血などがあった場合には、積極的に疑う。腸炎については、便検査を行い嚢子または栄養体を検出することで確定診断となる。しかし、顕微鏡検査による形態的な診断には熟練した検査技術が必要なだけでなく、栄養体は排便後1時間程度で死滅するため速やかな顕微鏡検査が必要であるため、国内でも適切な検査を実施可能な施設は、限られている。海外では、糞便抗原検査や血清抗体検査の組み合わせによる診断が一般的である。国内では、2017年以前には、間接蛍光抗体法試薬による血清診断が可能であったが、血清抗体検査試薬の製造中止により、2022年現在、血清抗体検査が提出不可能である。一方、糞便抗原検査 (イムノクロマト法による迅速キット:E. HISTOLYTICA QUIK CHEK) が、2021年に保険収載されており、近日中に流通予定である。糞便抗原検査は、栄養型アメーバの表面抗原 (レクチン) を検出するため、激しい下痢や粘血便を伴う腸炎患者の診断に有用である一方、慢性下痢や肝膿瘍で発症する赤痢アメーバ症に対しての感度は不十分であるため、便検査で診断がつかない場合には、下部消化管内視鏡検査を行う。タコイボ様隆起病変を確認し生検で確定診断を行う。また、HE染色では見逃されることがあり腸組織とアメーバを染め分けられるPAS染色が推奨される。しかし、病理検体での病原体同定率は5割程度と検査感度は不十分である。肝膿瘍に対しては、腹部超音波検査や腹部CT検査で巨大な膿瘍(7割は単発性)を検出できる(図3)。細菌性肝膿瘍との鑑別のため膿瘍穿刺を行う場合もあるが、穿刺膿を直接顕微鏡で観察しても、アメーバは同定できないことが多く、病原体診断には膿検体の PCR (一部の研究機関のみで実施可能) を行う必要があるため、アメーバ性肝膿瘍に対する診断・治療的な意義は低い。全身状態が安定しており、アメーバ感染のリスクが特に高い症例ではメトロニダゾール投与による治療的診断を行う場合が多い。
他方、アメーバ性虫垂炎や大腸腸管穿孔・腹膜炎を伴う赤痢アメーバ症 (fulminant amebiasis) では、切除標本の病理検査で形態的にアメーバを同定できるか否かが、早期診断と救命の可否を左右する。HE染色では、白血球とアメーバの区別が不能なため、しばしば、赤痢アメーバ症の診断が見逃される (図4 上段)。臨床医が事前に赤痢アメーバ感染が疑われる旨を病理医に伝え、PAS染色を行うことで、標本中のアメーバが同定可能となる (図4 下段)。重症赤痢アメーバ症患者の救命には、臨床医と病理医の連携が、必要不可欠である。
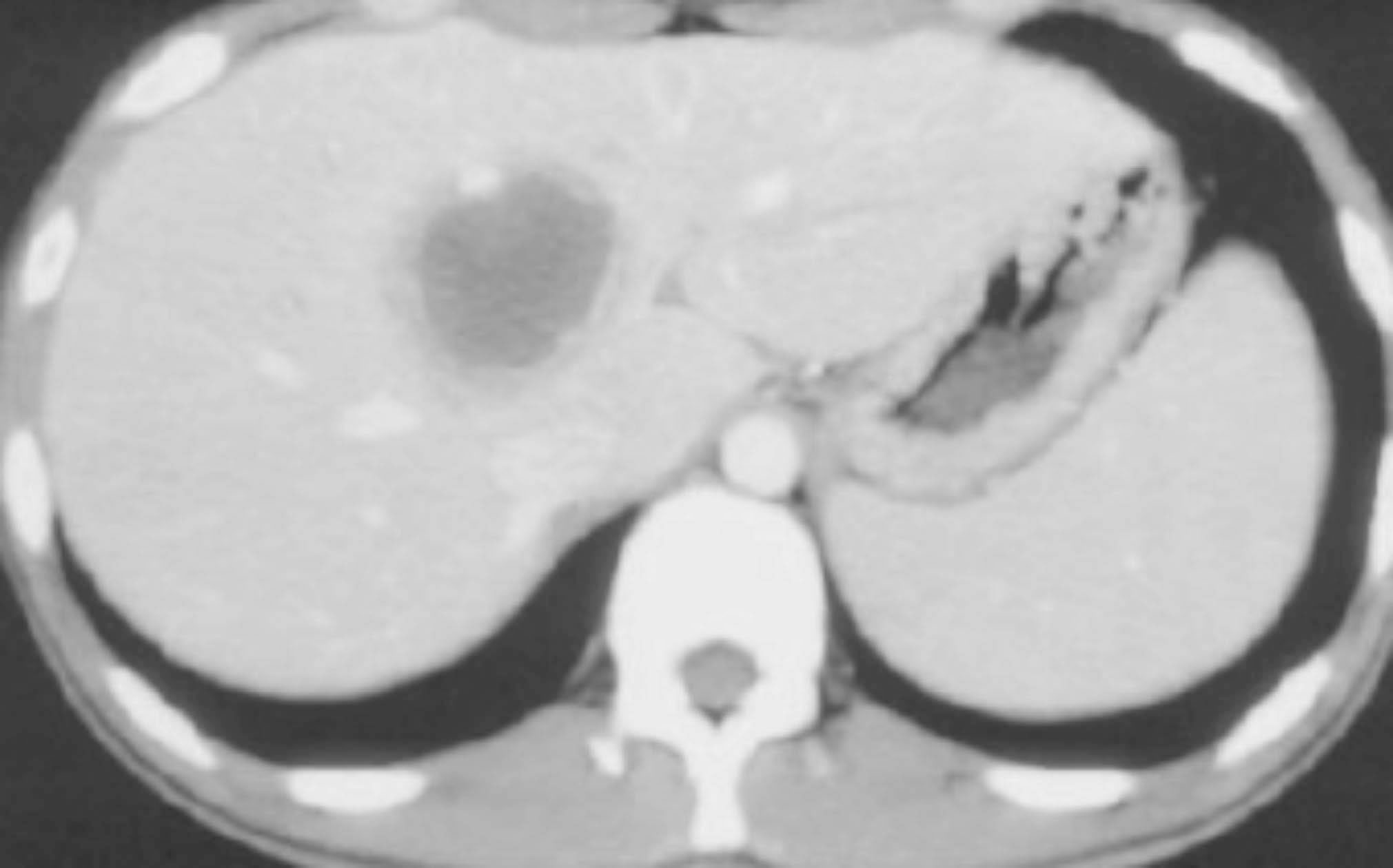
図3. アメーバ性肝膿瘍(腹部造影CT)
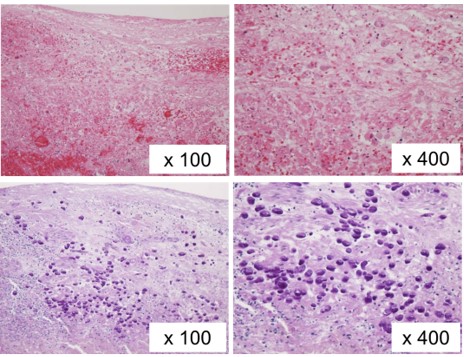
図4.アメーバ性虫垂炎(切除標本の病理所見, 数値は検鏡倍率).上段 (Hematoxylin Eosin 染色) では、形態的に類似した白血球とアメーバの区別は不可能であるが、下段(Periodic Acid Schiff 染色) では、アメーバのみが濃紫色に染色されるため、同定が可能となる。
治療
治療薬には、組織内に侵入した栄養体に作用するものと、主に腸管内の嚢子に作用するものと2種類あり、臨床像に応じて使い分ける。栄養体に対する第1選択薬は、メトロニダゾール (保険適用) である。腸炎または肝膿瘍でもメトロニダゾールが非常に有効である。経口摂取可能であれば、メトロニダゾール(250mg)6-9T/3×を10日~14日間の治療を行う。腸穿孔などで内服不能な重症例は、メトロニダゾール点滴(500mg)8時間毎の投与を行うこともある。副作用でメトロニダゾールが使用できない場合は、アメーバ症に対して保険適用外であるがチニダゾール 1200mg/日 3-7日間が代替薬としてあげられる(2022年4月時点)。
肝膿瘍に対してのドレナージは、一般的には推奨されないが、細菌性肝膿瘍との鑑別が必要な場合は、細菌検査提出目的の穿刺が推奨される。一方、巨大膿瘍で切迫破裂の状態 (欧米の教科書では、直径 5cm 以上との記載が多い) では、ドレナージも検討されるものの、通常は大きな膿瘍であってもドレナージの必要はなく、メトロニダゾール投与のみで治癒可能である。メトロニダゾールの投与期間も、発熱などの症状が速やかに軽快する場合には10-14日間で十分である。治癒後も半年から数年間は、肝臓内の膿瘍は画像上残存することが多く、膿瘍消失まで抗菌薬投与を延長してはならない。
予防等
メトロニダゾール投与終了後に嚢子駆除目的に、腸管作用型の薬剤であるパロモマイシンを投与することが標準的とされている。一方で、嚢子駆除による再発予防効果にエビデンスはなく、再感染が高頻度に起こることから、嚢子駆除の際には、患者へ、リスクの高い行為 (複数人での男性同性間性的接触や oral-anal contact) を避けるように指導する。
著作権について
当サイト内のコンテンツ(文章・資料・画像・音声等)の著作権は、特に記載のない限り、国立国際医療センターエイズ治療・研究開発センターまたは第三者が保有します。営利、非営利を問わず、当サイトの内容を許可なく複製、転載、販売などに二次利用することを禁じます。
